서 론
미리찌 증후군은 담낭관 혹은 담낭 경부에 담석이 감돈되어 총담관이나 총간관의 폐쇄로 인해 담도 폐쇄 및 황달을 유발하는 임상증후군을 말하며[1], 담석을 가지고 있는 환자 중 0.1%, 담낭절제술을 받은 환자 중 0.7-1.8%에서 발생한다[2]. 대부분 수술적 치료를 시행하며, 담낭담도루를 동반한 미리찌 증후군은 개복술 전환율이 높고, 수술 중 담도 손상의 위험성으로 복강경 담낭절제술보다는 개복술이 선호되고 있다[2-4].
본 증례는 과거 복강경 담낭절제술 이후, 저위합류 담낭관 기형을 동반한 잔여 담낭관 원위부에 담낭관석이 감돈되어, 미리찌 증후군이 발생한 증례이다. 이에 추가적인 복강경 잔여 담낭관절제술을 시행하였고, 불완전절제로 인해 미리찌 증후군이 재발하였다. 이후 내시경 역행담췌관조영술(endoscopic retrograde cholangiopancreatography, ERCP)을 통한 담낭관석제거술로 성공적인 치료를 경험하여 문헌고찰과 함께 보고한다.
증 례
47세 남자 환자가 1주 전 발생한 우상복부 통증으로 내원하였다. 8년 전 당뇨병 진단 후 인슐린 투여 중이며, 9개월 전담 석으로 인한 급성 담낭염으로 복강경 담낭절제술을 받은 병력이 있었으며 그 이외에 고혈압이나 만성 간질환은 없었다. 음주력은 없었고, 25갑년 흡연력을 가지고 있었다. 내원시 활력 징후는 혈압 100/70 mmHg, 맥박 분당 80회, 호흡수 분당 18회, 체온 36.6℃로 정상 소견이었고, 계통 문진에서 복통 이외에 구역, 구토, 황달, 체중감소, 발열은 호소하지 않았다. 신체진찰에서 우상복부에 압통이 있었고, 머피 징후(Murphy’s sign)나 반발통은 없었다. 간이나 비장종대는 없었다. 일반혈액검사에서 백혈구 9.54 × 103/mm3 (4-10), 혈색소 14.9 g/dL(13-18), 혈소판 242 × 103/µL (130-450), 생화학검사에서 혈액요소질소(Blood urea nitrogen, BUN) 22.2 mg/dL (7.8-22), 크레아티닌 0.9 mg/dL (0.6-1.2), AST/ALT/ALP/r-GTP 34/35/162/205 IU/L (0-40/0-40/42-128/11-50), 총 빌리루빈 0.5 mg/dL (0.2-1.2), 혈청 아밀라제 108 IU/L (54-168), 혈청리파제 43 IU/L (7-60), 총 단백 6.6 g/dL (6.0-8.0), 알부민 4.5 g/dL (3.1-5.2), C-반응단백질(C-reactive protein, CRP) 0.32 mg/dL (0-0.3)였다. 단순 복부 촬영에서 특이 소견은 없었다.
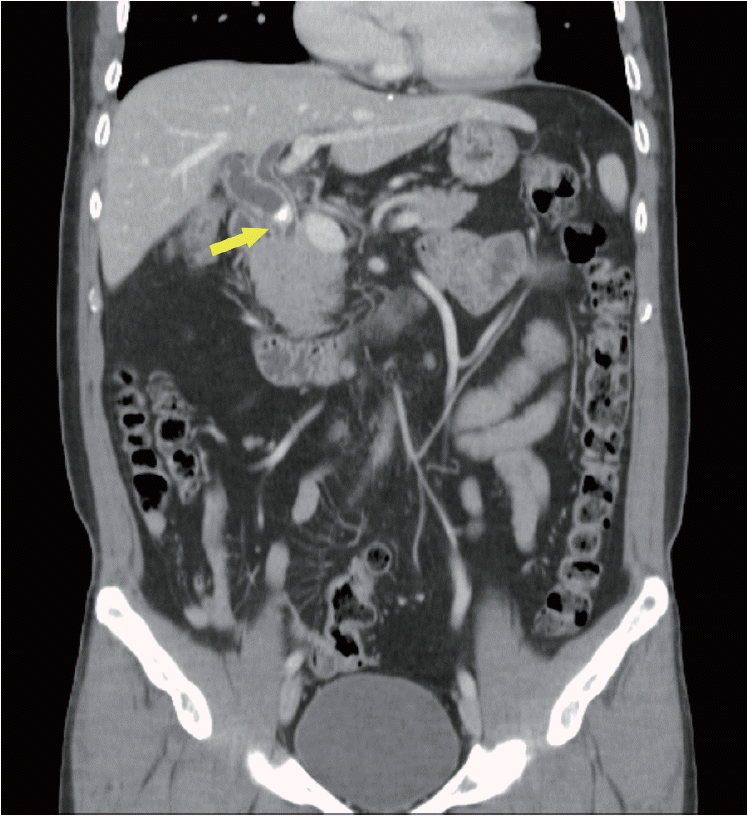
입원 다음날 시행한 복부 전산화단층촬영(computed tomography, CT)에서 총담관과 합류되는 잔여 담낭관 원위부에 담낭관석과 이와 동반된 담관염이 관찰되었다(Fig. 1). ERCP를 시행하였고, 총담관의 확장은 있으나, 총담관내 음영결손은 없었으며, 길고 팽대된 잔여 담낭관 원위부에 담낭관석으로 추정되는 음영결손이 관찰되었다(Fig. 2). 잔여 담낭관 원위부에 담낭관석이 감돈되어, 총담관 압박 및 폐쇄로 유발된 담관염으로, 미리찌 증후군으로 추정되었다. 담즙배액을 위해 내시경 코담도배액술(endoscopic nasobiliary drainage, ENBD)을 시행하였다. 담즙배액 이후 복통이 감소되어, 외과에서 복강경 잔여 담낭관절제술을 시행하였다. 수술시 육안적으로 담낭상(gallbladder bed)에 장막과 대장이 유착되어 있으며, 잔여 담낭관은 주변장기와 장막에 유착되고 경미한 부종이 관찰되었다. 병리 소견상 제거된 담낭관에 담석과 농양 소견이 관찰되었다.
수술 2일 후 우상복부 통증과 황달이 발생하였고, 혈액검사에서 AST/ALT/ALP/r-GTP 59/78/238/302 IU/L, 총 빌리루빈 7.2 mg/dL 소견으로 담도 폐쇄가 추정되었다. 수술 3일 후 ERCP를 시행하였고, 총담관 내 음영결손은 없었으나 총담관 확장 및 원위부 협착이 관찰되고, 담낭관석으로 추정되는 음영결손을 동반한 저위합류 잔여 담낭관이 관찰되었다. 미리찌 증후군의 재발 소견으로 담즙배액을 위해 담낭관과 총담관에 각각 ENBD를 삽입하였다(Fig. 3). 이후 잔여 담낭관 및 담낭관석 제거를 위해 재수술을 권고하였으나 환자가 거부하였다.
수술 6일 후ERCP를 시행하여 총담관에 직경 7 Fr, 10 cm길이, 담낭관에 직경 7 Fr, 5 cm길이의 플라스틱 배액관을 삽입하였다(Fig. 4). 퇴원 이후 ursodeoxycholic acid (UDCA) 800 mg을 매일 투여하며 외래에서 임상경과를 추적하였다. 임상 경과를 관찰하는 동안에 호소하는 증상은 없었으며 혈액검사 및 신체진찰에서도 미리찌 증후군의 재발의 증거는 보이지 않았다. 배액관의 교체 없이 유지하였고 추적 8개월 후 시행한 복부 CT에서 담도 확장 및 플라스틱 배액관의 이탈 소견은 관찰되지 않았다. ERCP를 시행하여 겸자를 이용해 삽입된 2개의 플라스틱 배액관을 제거하고, 유두확장용 풍선을 이용하여 잔류 담낭관을 직경 8 mm 크기부터 10 mm까지 점차 확장시킨 후, 풍선도관을 이용해 성공적으로 담낭관 결석을 제거하고, ENBD 삽입 후 시술을 종료하였다(Fig. 5). 2일 후 담관조영술(cholangiography)을 시행하여 잔여 담석이 없는 것을 확인하고, ENBD 제거 후 퇴원하였다. 1년 뒤 외래에서 특별히 호소하는 증상은 없었으며 시행한 복부 CT에서 담도 기종을 동반한 경미한 담도 확장은 보였으나 담석 및 담관염 소견은 보이지 않았다. 현재 환자는 6년간 특별한 증상 없이 임상경과를 추적 중이다.
고 찰
미리찌 증후군의 분류에는 두 가지가 있으며, 이러한 분류를 통해 적합한 치료법을 선택하는 데 도움을 준다. 일반적으로 담낭담도루 유무가 중요하며, 동반될 경우에는 개복술로 치료하고 있다. McSherry 등[5]은 미리찌 증후군을 담낭담도루 유무에 따라 두 종류로 분류하고, 담낭관 혹은 하트만낭에 박힌 담석이 총담관이나 총간관을 압박하는 경우를 type 1로, 미란에 의해 담낭담도루가 형성된 경우를 type 2로 분류하였다. Csendes 등[6]은 담낭담도루의 유무와 범위에 따라 네 종류로 분류하였다. 담낭관이나 담낭의 경부에 박힌 담석이 총간관을 압박하는 경우를 type 1로, 미란에 의해 담낭담도루가 형성되고 총담관 둘레의 1/3 정도를 차지하는 경우를 type 2, 총담관 둘레의 1/3에서 2/3 사이를 차지할 경우에는 type 3, 미란에 의해 총담관 전벽이 파괴된 경우를 type 4로 분류하였다.
Turner 등[7]에 따르면 영상학적으로 발견된 선천성 담낭관 변이는 약 18-23%로 다소 흔한 편이며, 저위합류 담낭관과 같은 총담관 원위부에 합류하는 담낭관 변이는 전체 변이들 중 10%로 추정된다. 이러한 변이는 수술 전 영상검사에서 총담관 결석으로 오인될 수 있고, 수술 방법에 따라 수술 후 담도 손상의 가능성이 높거나, 잔여 담낭관이 길게 남을 수 있다. 잔여 담낭관이 길수록 담낭관석이 잘 발생하고, 이는 담낭절제술 후 증후군(post-cholecystectomy syndrome)과 관련이 되어 있다[7,8].
담낭절제술 후 증후군은 총담관 결석, 긴 담낭관의 잔존, 담낭의 불완전한 절제, 외상성 담도협착, 담도 이상운동증(biliary dyskinesia), 오디씨 괄약근(sphincter of Oddi)의 기능부전 등 다양한 원인에 의해 발생하는 것으로 알려져 있다. 대부분 복합적 원인으로 유효한 치료가 없으나 일부 원인이 있는 경우 이를 제거하면 호전된다. 담낭절제술 후 증후군의 원인의 하나인 잔존 담낭관 증후군(cystic duct stump syndrome)은 긴 담낭관 자체가 원인이거나, 신경종(neuroma) 또는 담낭관석이 담즙의 흐름을 방해하여 증상을 유발한다고 알려져 있다[9]. 담낭절제술 후 증후군 중에 잔존 담낭관 증후군이 차지하는 빈도에 대해서는 정확한 통계가 없으나, 잔여 담낭관석은 Palanivelu 등[10]의 보고에 따르면 개복 담낭절제술을 시행한 환자 중 0.02%, 복강경 담낭절제술을 시행한 사람들 중에 4.19%에서 발견된다.
담낭관의 변이를 가진 환자에서 복강경 담낭절제술로 인해 잔여 담낭관이 길게 남게 되었고, 담낭관석이 발생하고, 감돈되면서 미리찌 증후군이 발생하였다. 이처럼 담낭관 변이와 동반된 담낭관석에 의한 미리찌 증후군은 매우 드물어 일부 증례보고만 있다[8].
수술 전 영상검사를 통해 저위합류 담낭관을 포함한 담낭관의 해부학적 변이 동반 여부를 배제하려는 노력이 필요하고, 수술 전 담낭관의 해부학적 변이를 알지 못하였더라도, 수술 중 변이가 의심된다면 담관조영술을 통한 확인이 필요할 것으로 생각된다.
일반적으로 담낭담도루가 없는 type 1 미리찌 증후군은 복강경 담낭절제술로 치료하고 있다. 수술 의사마다 경험과 능력에 차이가 있겠지만 담낭관이 십이지장 후부에서 원위부 총담관과 합류하기 때문에 복강경 수술시 담낭관 원위부를 확인하여 담낭관과 담석을 제거하는 것은 어려움이 있다. 본 증례에서는 저위합류 담낭관을 가지고 있기 때문에 담낭관과 총담관의 합류부위를 찾는 것이 더 어려울 것으로 추정되며, 만일 어렵게 담낭관 원위부와 총담관 합류지점을 찾아 담낭관을 절제하고 결찰하였더라도, 추후 원위부 총담관의 협착이 발생할 가능성이 높아 개복술이 보다 안전한 선택이었을 것이다[5].
본 증례 환자는 두 차례의 복강경 수술을 받았지만 치료 실패를 겪어 수술적 치료는 완강히 거부하였고 비수술적 치료에 대한 대안이 필요하였다.
수술이 표준 치료이지만, 내시경 수기와 기구들의 발전으로 type 1 미리찌 증후군을 내시경을 이용하여 성공적으로 치료한 증례들[11-15]이 보고되었다. Lee 등[14]은 담낭절제술 후 발생한 type 1 미리찌 증후군을 기계적 쇄석술을 이용해 치료하여 보고하였다. 넓고 직선 형태인 담낭관을 가지고 있어 유도철사를 이용해 Trapezoid 바스켓(Trapezoid RX, Boston scientific, Natiek, MA, USA)을 삽입하여 기계적 쇄석술로 분쇄하여 제거하였다. Chun 등[13]은 담낭절제술을 하지 않은 type 1 미리찌 증후군을 내시경으로 치료한 2예의 증례를 보고하였다. 1예에서는 십이지장내시경(TJF-240 duodenovideoscope, Olympus, Iizu, Japan)을 이용해 유두괄약근절개술 후 담낭관 내로 유도철사를 삽입하여 ENBD로 담도를 감압시키고 탈감돈된 담석을 바스켓과 풍선도관(retrieval balloon, Boston scientific, Natiek, MA, USA)을 이용해 제거하였다. 또한 다른 예에서는 담낭관 내로 Soehendra 담도용 부지확장 카테터(Soehendra dilation catheter, COOK international, Winston Salem, NC, USA)를 차례로 삽입하여 넓힌 뒤 담석을 담낭으로 밀어 올려 기계적 쇄석술로 제거하였다. Kodali와 Pertersen [15]은 복강경 담낭절제술을 받은 환자에서 발생한 미리찌 증후군을 내시경을 이용해 치료하였다. 수술 후 남은 담관 부위에 조영제를 채워 담관을 확장시키고 기계적 쇄석술을 이용해 담석을 제거하여 보고하였다.
앞선 증례와 달리 본 증례의 경우는 감돈된 담석 때문에 잔여 담낭관으로 유도철사의 삽입이 쉽지 않았고, 또한 쇄석술이나 조영제를 채워 담낭관을 확장시키는 방법에도 한계가 있었다. Parsi [12]은 담낭절제술 이후 감돈된 잔여 담낭관석으로 내원한 환자에게 여러 기구 및 술기를 사용하였으나 유도철사를 진입하지 못해 담관내시경(SpyGlass Direct Visualization system, Boston Scientific, Natick, MA, USA)으로 제거한 증례를 보고하였다. 담관내시경으로 어려운 증례를 성공한 보고들이 있으나 기구비용이 비싸고 일부 병원만이 가능하다는 단점으로 널리 이용하기 어렵다. 미리찌 증후군은 아니지만 Han 등[11]은 감돈된 총담관 결석을 가진 환자들 중 기존 내시경적 제거에 실패한 28명의 환자들에게 10 Fr 플라스틱 배액관을 삽입하고 매일 UDCA 600 mg, terpene 300 mg을 6개월 동안 투여하였다. 이후 의미 있게 총담관 결석과 총담관의 크기가 줄어 ERCP를 재시행하여 28명 중 26명 환자가 내시경적으로 담석 제거에 성공하여 보고하였다. ENBD로 감압 및 약제를 이용하여 증례 환자의 시술에 도움이 되었으며 각각의 환자 상태와 사용 가능한 기구 및 장비에 따라 시술방법이 다르지만 type 1 미리찌 증후군에서 점차 내시경적 치료영역은 넓어지고 있다.
현재까지 저위합류 담낭관을 가진 환자에서 담낭관석에 의한 미리찌 증후군이 발생된 경우, 수술적 치료와 비수술적 치료 간에, 혹은 비수술적 치료들 간에 비교된 연구 결과는 드물다. 본 증례에서는 수술을 거부한 환자에게서 담관염 및 황달을 치료하기 위해 ERCP를 시행하였고, 담낭관 및 총담관에 플라스틱 배액관을 삽입한 후 UDCA 약물 치료를 8개월 가량 병행하였다. 이후 담낭관을 유두확장용 풍선도관을 이용해 확장시키고 담낭관석 제거에 성공하였다. 인공배액관 삽입술, UDCA 약물사용 및 풍선확장술을 이용한 담낭관석 제거술은 담낭관의 해부학적 변이가 동반된 미리찌 증후군 환자에게 하나의 치료방법으로서, 특히 수술 고위험군 환자 및 본 증례와 같이 수술을 거부하는 환자들에게 대안 치료로 고려될 수 있을 것으로 기대된다.