내시경적 역행성 담췌관 조영술에서 진정관리
Monitored Anesthesia Care for Sedation during Endoscopic Retrograde Cholangiopancreatography
Article information
Abstract
내시경적 역행성 담췌관 조영술은 일반적인 내시경 시술보다 고도의 술기를 요구한다. 따라서, 환자가 느끼는 불편함이 클 수 있으므로 적절한 진정이 시술의 성공에 중요한 요소가 된다. 프로포폴이 기존의 미다졸람 등의 진정제들을 대체하며 많은 기여를 하고 있는 것은 사실이다. 하지만 호흡저하와 심혈관계 영향으로 많은 부작용도 나타낸다. Dexmedetomidine은 선택적으로 α2 adrenoceptor에 작용하여 호흡이 비교적 잘 유지되는 진정상태를 제공한다. 내시경적 역행성 담췌관 조영술과 같은 높은 수준의 진정을 요구하는 시술에서 중요한 역할을 할 수 있다. 주의 깊고 세심한 환자 감시, 적절한 약제의 투여, 산소의 공급 그리고 응급처치 장비나 기구가 준비되어 있다면 좀 더 안전하고 성공적인 시술이 될 수 있을 것이다.
Trans Abstract
I think endoscopic retrograde cholangiopancreatography (ERCP) is a very highly advanced upper endoscopic procedure, and is an uncomfortable procedure that requires adequate sedation for its successful conduction. But, The optimum method for sedation for endoscopic procedures is not known. Propofol has a faster recovery time than traditional sedative agents, but may be associated with increased complication rates. Dexmedetomidine is a highly selective α2 adrenoceptor agonist that has many advantages over other sedatives. In addition to producing sedative, analgesic, and anxiolytic effects, it provides respiratory stability. When patients are treated with appropriate analgesics, sedation with dexmedetomidine for ERCP would be safe and associated with better outcomes than sedation with other sedatives.
서 론
흔히 진정(sedation)이라 불리는 시술 중 수면 유도는 마취과학적으로는 monitored anesthesia care (MAC)의 개념으로 볼 수 있다. 일반적으로 MAC가 전신마취나 부위마취에 비하여 안전하다고 생각되고 있지만 강력한 진정제와 진통제의 보조적인 투여는 중심성 호흡억제와 일시적인 상기도 폐쇄를 가져올 수 있어 의사의 세심한 적정과 관리가 필요하다. 내시경적 역행성 담췌관 조영술(endoscopic retrograde cholangiopancreatography, ERCP)은 일반적인 내시경보다 고도의 술기를 요구하며 적절한 진정이 시술의 성공여부에 중요한 요소이다[1,2]. 프로포폴이 기존의 미다졸람 등의 진정제들을 대체하며 많은 기여를 하고 있는 것은 사실이다[3]. 하지만 호흡저하와 심혈관계 영향으로 많은 부작용도 나타낸다. 세심한 주의만이 어쩌면 유일한 대비책일지도 모른다. 요즈음 진정에는 dexmedetomidine이 많이 사용되고 있다[4]. 소아에서도 연구 결과들이 보고되고 있다[5]. 깊은 진정 상태에서도 호흡이 잘 유지된다는 점은 그토록 바라던 이상적인 진정약물의 탄생으로 느껴질 정도이다. 아직 서맥, 예상치 못한 혈압의 변동, 프로포폴에 비하여 늦은 회복속도 등은 해결해야 할 숙제이지만 앞으로 깊은 진정에 기존의 어떤 약제보다 더 큰 역할을 담당할 것은 분명해 보인다.
본 론
미국 마취과학회의 정의에 의하면 감시마취관리(monitored anesthesia care, MAC)란 환자에게 국소마취를 시행하거나 혹은 국소마취를 시행하지 않은 상태에서 시술/수술을 진행하는 경우, 숙련된 의사가 환자의 활력징후를 감시하면서 적절한 약제를 투여하여 진정과 진통이 이루어지도록 하며 그밖에 환자의 안위와 관련된 서비스를 제공하는 경우라고 되어있다. MAC의 개념은 과거에는 의식하 진정(conscious sedation)이라는 개념과 별개로 구분되었는데 의식하 진정이란 엄밀히 말하면 환자의 의식상태가 약간 저하되어 있는 상태로 환자는 자발적으로 외부의 도움 없이 호흡이 가능하고 구두 명령에 응답 혹은 적절히 반응하는 수준으로 매우 얕은 수준의 진정으로 정의된다. 최근에는 의식하 진정도 MAC의 범주 내에서 함께 고려하여 환자감시 및 안전한 마취 관리를 시행하려는 경향이 있다.
MAC를 시행하면서 진행할 수 있는 시술의 범위는 비교적 다양하다. MAC가 시행되는 주요 이유로는 환자의 협조가 적절하지 못하면 시술의 성공적인 진행이 어려운 경우나 시술 중 환자의 의식이 완전히 차단되는 것이 필요치 않은 경우가 대표적이다. 실제로 MAC에 절대적 금기가 되는 환자는 거의 없으며 MAC는 노인 환자나 주술기 위험성이 높은 환자에게도 적용이 될 수 있다. 다만 모든 경우 숙련된 의사의 관리하에 적절한 환자감시가 필수적으로 이루어져야 한다.
MAC를 시행하는 경우 환자의 혈역학적 감시를 위해 다음과 같은 기본 사항을 권장하고 있다. 첫째, MAC가 시행되고 있는 환자의 경우에도 반드시 적절한 자격을 가진 의사의 관리하에 부위마취나 전신마취에서와 같은 수준의 환자 감시 및 관리가 이루어져야 한다. 시술 전 환자상태 평가부터 시작하여 시술 중 감시는 물론이고 시술 후 회복관리까지 적절히 이루어져야 한다. 둘째, MAC의 시행 하에 진행되는 모든 시술/수술 과정 중 환자는 산소 공급 하에 호흡을 하게 하고 이때 호흡, 순환, 체온이 적절한지 반드시 지속적으로 감시가 되도록 한다. 환자는 얕은 진정 상태에서 깊은 진정 상태, 무의식 상태로 급변할 수 있고 이에 따라 기도폐쇄, 저산소증, 폐 흡인까지도 발생할 수 있으므로 주의 깊은 환자 관리가 필요하다. 마지막으로 환자의 의식상태가 적절히 평가되어야 하는데, 임상적 지표를 사용할 수 도 있고 전기생리학적 방법을 응용한 객관적 지표를 사용하여 평가할 수도 있다.
진정수준 개념
최소 진정(불안 해소)
약제를 투여한 후에도 구두 명령에 정상적으로 반응하는 상태로 인지와 조정 기능은 감소하여도 호흡과 심혈관 기능은 영향을 받지 않음
중등도의 진정(의식하 진정)
의식은 저하되어 있어도 구두명령이나 가벼운 신체 자극에 목적의식적으로 반응하는 상태 및 기도를 유지하기 위한 처치는 필요치 않으며 자발호흡은 충분하고 심혈관 기능도 대개 유지된다.
깊은 진정
의식이 저하되어서 잘 깨지 않으나 반복적이 자극이나 아픈 자극에 목적의식적인 반응을 보이는 상태. 독자적으로 호흡하기 어려워 기도 유지가 필요하고 자발 호흡도 불충분하다. 심혈관 기능은 대개 유지된다.
전신마취
약제에 의해 의식이 소실된 상태로 아픈 자극에도 환자는 깨지 않는다. 독자적으로 호흡을 유지할 수 없어 기도 유지와 양압 환기가 필요하다. 심혈관 기능도 감소된다.
진정상태의 평가
일반적으로 사용하는 진정정도의 평가방법은 각성/진정의 관찰자 평가 측정척도(Observer’s assessment of alertness/sedation scale, OAA/S scale)와 뇌파를 이용하여 분석하는 BIS지수 (Bispectral index)가 있다. 내시경시술에서는 OAA/S scale 등의 환자의 협조가 필요한 방식은 곤란하므로 실제로는 회복단계에서 의미가 있다고 하겠다. 측정척도는 네 가지 카테고리 반응성, 언어능력, 얼굴표현, 눈의 모양을 평가 하는데 기초를 하고 있고 벤조다이아제핀의 중추 신경계 효과를 양적으로 평가하기 위해서 개발되었다. 중추신경제를 평가하는 이 방법의 주된 단점은 테스트를 하기 위해 환자를 자극하여야 하고 환자의 협조가 필요하므로 환자들이 피로를 느끼는 것이다.
BIS지수는 뇌생리기법중의 하나로 뇌파를 이용하여 진정의 깊이와 관련이 있는 뇌기능을 비침습적, 객관적 그리고 지속적으로 측정하는 방법이다. 진정제와 진통제는 약물에 특이한 형태로 뇌파를 변화시키기 때문에 약물을 혼용하여 사용할 때는 뇌파의 분석을 어렵게 할 수 있다. BIS는 컴퓨터 뇌파분석을 사용하여 뇌파의 변화를 분석하는 방법이다. BIS 지수가 진정의 깊이를 가장 잘 반영하는 것으로 연구되었으며 midazolam과 propofol에 의한 진정 모두에서 진정의 깊이를 증가시키면 BIS 점수도 예견된 것처럼 감소되고 반대로 회복 시에도 같은 형태를 따르는 것으로 되어 있다. MAC를 할 때 중추신경계 억제의 임상적 평가와 더불어 BIS 지수를 사용하면 진정-최면 약제의 투여용량을 좀 더 정확하게 할 수 있을 것이다.
사용되는 약제들
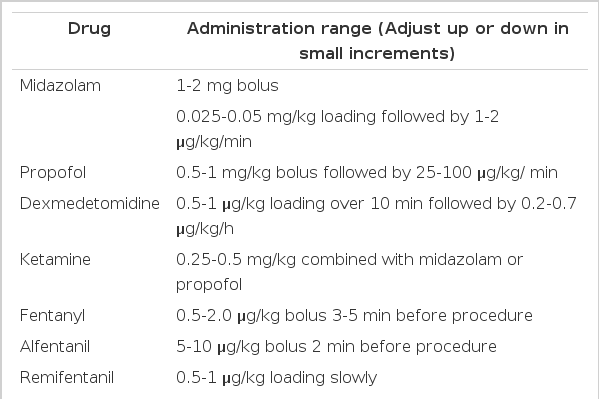
약제의 선택과 사용은 환자들의 불편 정도에 따라 그리고 환자들의 약제에 대한 병력에 따라서 개별화하여야 한다. 진정제와 진통제가 같이 사용될 때 상승작용에 의해 호흡과 심혈관 기능이 심하게 억제되는 위험이 있으므로 진정제를 투여할 때는 많은 양을 간헐적으로 투여하는 것보다는 세심하게 투여량을 조절하는 방법을 써야 한다. 따라서 MAC를 할 때 약제의 투여는 매우 조심스럽게 하여야 부작용을 최소화할 수 있다. 정맥으로 약제를 주는 경우에는 산소공급이 항상 있어야 하며 이때는 코를 통해 산소를 공급하고 호기말 이산화탄소도 측정하여 호흡수를 평가하는 것이 중요하다. Benzodiazepine, propofol, barbiturate, opioid, ketamine, NSAIDs, α2 agonist (dexmedetomidine) 등의 약제들이 있는데 이들은 전반적인 환자의 상태, 시술/수술의 종류 및 범위, 통증의 정도 등을 모두 고려하여 단독 혹은 병행 요법으로 투여된다(Table 1)[6]. Dexmedetomidine은 clonidine보다 우수한 선택적 α2 adrenoceptor agonist이다. 작용 부위도 대뇌피질이 아닌 청반(locus ceruleus)이다. 불안감소 등의 일반적인 진정작용 외에 이 약제가 주목받는 이유는 호흡의 유지이다[4]. 다만, 작용과 회복이 느리고 서맥과 혈압변동에 주의를 요하는 점 때문에 외래 환자의 시술에는 제한되기도 한다.
약제를 주입하는 방법으로 intermittent bolus injection, variable rate infusion, patient controlled sedation, target controlled infusion 등이 있다. Intermittent bolus injection은 환자의 진정 수준에 따라 수시로 약제를 투여하는 방법이며 지속 주입은 없는 방법이다. 장비가 따로 필요 없어서 가장 흔히 사용되고 있다. Variable rate infusion은 infusion pump를 이용하여 시술자가 원하는 다양한 속도로 약제를 주입하는 방법이다. 지속 주입을 하는 방법이며 자극의 정도에 따라 조절하여 투여한다. Patient controlled sedation은 수술 후 통증치료에 많이 쓰이는 방법으로 환자가 스위치를 누르면 약제가 투여되는 방식이다. 간단히 설명하면 intermittent bolus injection을 환자 스스로 하는 셈이다. 지속 주입을 병행하는 변형법도 가능하다. 마지막으로 target controlled infusion은 환자의 나이, 성별, 신장, 체중 등을 infusion pump에 입력한 후 원하는 목표 혈중 농도를 설정하면 기계에 저장된 프로그램에 의해서 약제가 투여된다. 수시로 목표 혈중 농도는 변화시킬 수 있다.
진정치료를 받은 환자의 회복기의 감시는 무엇보다도 호흡의 적절성과 심혈관계의 안정성에 중점을 두고 이러한 것은 임상적인 평가와 함께 맥박산소 계측기의 사용, 혈압측정, 체온감시 등을 통하여 이루어져야 한다. 진정치료 후에 안전한 회복을 위해서는 적절한 의료진의 참여, 환자에 대한 좋은 관리 그리고 충분한 회복시간을 허용하는 것이 중요한 요소이다.
응급상황 시 기도유지기구
아무리 주의를 기울여도 시술 환자의 호흡마비가 올 수 있다는 것을 명심해야 한다. 일반적으로 투약을 중지하고 삼중기도 확보법을 시행하거나 AMBU를 이용하면 고비를 넘길 수 있다. 하지만 회복이 되지 않거나 해부학적으로 기도확보가 어려운 경우에는 기구를 이용한 기도관리에 즉각 들어가야 한다. 기도관리를 위한 장치는 face mask와 direct laryngoscopy를 이용한 endotracheal tube가 기본이며 전부이던 시절이 있었다. 그러나 최근에는 무수히 많은 기도관리 장치들이 개발되어 임상에 사용되고 있다. 물론 안정적인 기도관리에 있어서는 고전적인 방법이 제일 중요하며 우선 시 되어야 하지만 기도관리가 어렵거나 endotracheal tube의 삽입이 꼭 필요하지 않은 환자에서는 다른 새로운 기구들을 이용하는 것도 고려해 볼 가치는 충분하다. 현재는 supraglottic airway device들이 많은 역할을 하고 있다[7]. 고전적인 삽관에 비해서 쉬우면서도 기도유지 기능은 우수하기 때문이다. LMA(laryngeal mask airway), COPA (cuffed oropharyngeal airway), Fiberoptic bronchoscopy, Laryngeal Tube, Soft seal laryngeal mask, cobraPLA, streamlined liner of pharyngeal airway (SLIPA™), i-Gel airway 등의 장비들이 임상에서 활발히 사용되고 있다[8,9].
결 론
ERCP에서 기관 삽관을 할 것인가, 깊은 진정을 할 것인가는 어려운 문제이다. 시술이 증가하면서 비용이 절감되고 빠른 회복양상을 보이는 MAC가 선호되고 있다. 환자의 편안함을 위해 사용되는 진정제와 진통제의 투여는 안전한 환자관리를 위해 세심하게 적정되어야 하며 이의 적절한 감시법이 필요하다. 환자에게 있는 병적상태도 같이 세밀하게 평가를 한 후에 시행하여야 한다. MAC 중에 수행되는 시술이 일반적으로 기관삽관을 통한 전신마취에 비하여 안전하다고 생각되고 있지만 강력한 진정-최면제와 진통제의 보조적인 투여는 중심성 호흡억제와 일시적인 상기도 폐쇄를 가져올 수 있다. 또한 시술 중에는 주의 깊고 세심한 환자감시, 진정-진통제의 투여 시 산소의 공급 그리고 응급처치 장비나 기구가 준비되어 있어야 한다. 콜라보레이션(collaboration)도 해결책이 될 수 있을 것이다. ERCP와 같은 고도의 술기와 높은 수준의 진정을 요구하는 시술은, 조영 시설/전신마취설비/수술시설 세 가지가 다 갖춰진 수술실이 근본적으로 필요하다. 해당 전문인력의 역할 분담과 해당 의료수가의 적정 현실화가 우선적인 문제이기도 하다.
진정-진통약제의 선택은 시술 시 예상되는 통증과 진정 깊이에 근거를 두고, 약제의 투여는 원하는 효과를 얻도록 세심하게 적정화하여야 한다. 무엇보다 중요한 것은 시술 전/중/후 환자를 항상 날카롭게 지켜보는 우리의 눈일 것이다.
Notes
The author has no conflicts to disclose.