바터 팽대부에 비외상성 십이지장 벽내 혈종으로 인한 폐쇄성 황달과 급성 담낭염 1예
Acute Cholecystitis and Obstructive Jaundice by Nontraumatic Duodenal Intramural Hematoma at Ampulla of Vater
Article information
Abstract
비외상성 자연적 장관 벽내 혈종은 항응고제 치료의 합병증으로 발생하는 경우가 드물게 있다. 가장 흔한 호발 부위는 공장이며, 회장, 십이지장 순으로 발생하는 것으로 알려져 있다. 증상은 혈종의 위치와 크기에 따라 다양하지만 대개 복통, 구역 및 구토가 동반되고 일부에서는 혈뇨, 췌장염, 담관염이 드물게 보고 되었다. 하지만 국내에서는 십이지장 혈종의 2차적인 원인으로 폐쇄성 황달과 급성 담낭염이 발생된 보고는 없었다. 본 증례에서는 항응고제 치료의 합병증으로 십이지장 벽내 혈종이 발생되었고, 이로 인해 일시적인 폐쇄성 황달과 급성 담낭염이 발생했으나 보존적 방법으로 호전된 증례를 경험하였기에 문헌고찰과 함께 보고하고자 한다.
Trans Abstract
Nontraumatic spontaneous intramural hematoma is an infrequent complication of the use of oral anticoagulants. The most commonly affected site is the jejunum followed by ileum and duodenum. The symptoms can vary depending on the location and size of hematoma. Patients with intramural hematoma usually present with abdominal pain, nausea and vomiting, but rarely present with hematuria, pancreatitis, cholangitis. An obstructive jaundice and acute cholecystitis has not been reported as a secondary cause of duodenal intramural hematoma in Korea so far. Here, we report spontaneous duodenal intramural hematoma caused by anticoagulant therapy that associated with transient obstructive jaundice and acute cholecystitis in a 79-year-old man, which was successfully managed conservative management. In addition, we reviewed reports of intramural hematoma with literature review.
서 론
장관 벽내 혈종은 복부 외상, Henoch-Schonlein 자반증, 출혈성 질환, 췌장염, 진단 및 치료적 내시경 시술 후 합병증 그리고 항응고제를 복용하는 환자에서 나타날 수 있다[1,2]. 항응고제 사용에 따른 장관 벽내 혈종은 항응고제 복용자 중 2,500명 중 1명의 비율로 드물게 보고 되고 있다[3]. 호발 부위는 공장이 다수 보고되었으며 회장, 십이지장 순으로 발생하는 것으로 알려져 있다[3].
증상은 혈종의 위치와 크기에 따라 다양하지만 대개 복통, 구역 및 구토가 동반되고 일부에서 위장관 외의 발현으로 혈뇨, 췌장염, 결막 출혈이 있을 수 있으며, 드물지만 담도 폐쇄에 의한 이차적인 담관염이나 폐쇄성 황달이 보고되었다[4].
국내에서는 십이지장 벽내 혈종이 폐쇄성 황달과 췌장염을 동반한 경우와 급성 담석 췌장염이 원인이었던 증례가 보고된 바 있으나 급성 담낭염이 동반된 경우는 아직 보고가 없다[5-8].
저자들은 항응고제 사용의 합병증으로 자연적 십이지장 벽내 혈종이 바터 팽대부에 발생되어 폐쇄성 황달과 급성 담낭염이 발생했으나 보존적 방법으로 호전된 증례를 경험하였기에 문헌고찰과 함께 보고하고자 한다.
증 례
79세 남자가 내원 하루 전부터 발생한 상복부 통증과 발열, 구역, 구토를 주소로 응급실에 내원하였다. 5년 전부터 심근 경색, 심방 세동으로 내원 전날까지 항응고제인 와파린을 복용 중이었다. 내원 당시 신체검사에서 혈압은 130/80 mmHg, 맥박수 66회/분, 호흡 20회/분, 체온 36.6도였다. 급성 병색을 나타냈으며, 의식은 명료하였다. 결막은 창백하지 않았으나 공막의 황달 소견이 보였다. 복부 진찰 소견에서 외상 흔적은 없었고 장 운동은 약간 감소하였으며 상복부에 머피 사인을 동반한 압통이 있었으나 반발통은 없었다. 직장 수지 검사에서 특이소견은 없었고, 사지 말단에 점상 출혈 등의 소견은 없었다.
말초혈액검사에서 백혈구 17,100/mm3, 혈색소 11.5 g/dL, 혈소판 207,000/mm3의 소견이었다. 혈청 생화학 검사에서 AST 202 IU/L (정상: 12-33 IU/L), ALT 194 IU/L (정상: 5-35 IU/L), 총 빌리루빈 2.2 mg/dL (정상: 0.2-1.2 mg/dL), amylase 96 IU/L (정상: 54-168 IU/L), lipase 44 U/L (정상: 13-60 U/L), CRP 80.33 mg/dL (정상: 0-5 mg/dL), BUN 23 mg/dL, creatinine 0.94 mg/dL였다. 혈액응고검사에서 prothrombin time은 31초(INR 3.84)로 연장되어 있었다. 단순 복부 X-선 검사에서 특이소견은 없었다. 환자 상복부 통증과 bilirubin 상승으로 담관염을 의심하여 복부 초음파 및 복부 computerized tomography (CT)를 시행하였다. 복부 초음파에서 담석은 보이지 않았으나 담낭벽이 두꺼워져 있었다. 복부 CT에서 십이지장 전반에 걸쳐 십이지장 벽이 두꺼워져 있고 심한 점막하 부종 및 벽내 음영증가(54 housfield units)를 보이는 장관 벽내 혈종이 확인되었고, 총담관 및 췌장관의 확장이 보였으며, 담석이 보이지 않는 담낭염이 동반되어 있었다(Fig. 1A, B). 상부위장관내시경 검사를 시행하였고 내시경 검사에서 위저부와 전정부에 다량의 위액이 저류되어 있는 소견과 함께 십이지장의 제 2부와 3부에 걸쳐 내강을 거의 폐쇄시키는 점막 하 병변을 볼 수 있었고, 팽대부 주변을 포함한 십이지장에 심한 부종이 동반되어 관찰되고 있었다(Fig. 1C).
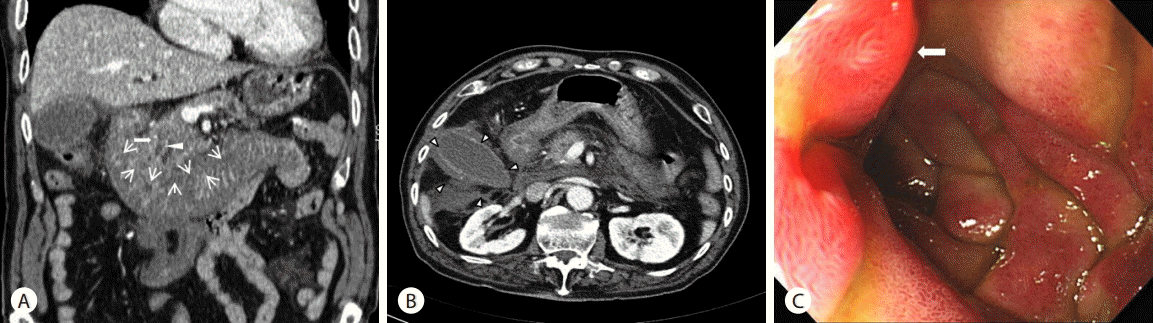
(A) Abdominal CT scan demonstrates homogeneous, hyperdense, circumferential bowel wall thickening (black arrows) with luminal narrowing suggesting hematoma at duodenum on admission. Empty arrow points to the dilated common bile duct. Also white arrowhead points to the dilated pancreatic duct. (B) Abdominal CT scan demonstrates dilatation of gall bladder with wall edema suggesting aucte cholecystitis (arrowheads) on admission. (C) Endoscopy revealed edematous and pale color mucosa at duodenum 2nd portion on admission. Edematous major papilla was noted (white arrow). CT, computerized tomography.
환자는 항응고제 사용에 의한 십이지장 벽내 혈종과 이로 인한 담증 정체로 인한 폐쇄성 황달과 동반된 급성 담낭염 진단 하에 입원 후 금식과 함께 수액 요법, 항생제 투여, 신선 냉동혈장 투여 등의 보존적 치료를 시행하였다. 입원 후 3일 간 금식을 유지하였고 복통은 서서히 호전되는 경과를 보였다. 입원 3일째 백혈구 10,480/mm3로 호전되었으나, 총 빌리루빈은 2.78 mg/dL, 직접형 빌리루빈 1.37 mg/dL (정상: 0-0.4 mg/dL)로 상승되고 총 빌리루빈은 입원 7일째 8.9 mg/dL까지 상승하였다. 내시경적 역행성 담췌관조영술과 경피적 담낭배액술을 고려하였으나, 환자의 시술과 관련된 출혈 합병증을 고려하여 시술을 거부하였고, 환자의 복통이 호전되어 보존적 치료 유지하였다. 입원 9일째 빌리루빈은 3.09 mg/dL로 호전되었고, 입원 10일째 추적 상부위장관내시경 검사와 복부 CT를 시행하였다. 내시경 검사에서는 이전의 부종 및 혈종으로 인한 내강의 폐쇄 정도가 많이 호전된 양상을 보였고 복부 CT에서도 이전에 보였던 십이지장 벽내 혈종이 거의 소실되었으며 총담관 및 췌장관의 확장이 호전되었고 급성 담낭염 또한 호전되었다(Fig. 2). 이 후 식이를 시작하였고 그 후 오심이나 구토, 복통 등을 비롯한 증상 및 특별한 합병증이 없어 퇴원 후 추적관찰 중으로 고령으로 인한 정확한 복약이 어렵고 출혈 합병증 재발에 대한 우려로 항응고 치료는 재개하지 않고 항혈소판제(aspirin)만을 유지하고 있다.

(A) Endoscopic finding shows improving of mucosal edema at duodenum on hospital day 7. normal major papilla was noted (white arrow). (B) Constrast enhanced CT scan shows improving of duodenal swelling with intramural hematoma and gall bladder with wall edema (Black arrowheads) on hospital day 8. Empty arrow points to the mild resolved common bile duct. Also white arrowhead points to the mild resolved pancreatic duct. CT, computerized tomography.
고 찰
장관 벽내 혈종은 벽내 혈관의 파열로 벽내에 혈액이 고이는 것으로 1838년 McLouchlan이 가성 동맥류에 의한 장 폐색을 부검하면서 처음으로 보고되었고 영상학적으로는 1948년 Liverud가 처음 보고하였다[8]. 이러한 장관 벽내 혈종의 원인은 복부 외상에 의한 경우가 흔하며, 출혈성 질환이나 항응고제 투여, 십이지장의 내시경 생검 및 지혈술 후에도 발생할 수 있다. 그 외에 혈우병, Von-Willebrand병, 특발성 혈소판 감소성 자반증 등의 혈액질환, 혈관염, 궤양의 합병증 등으로 발생한 경우도 있다[9,10]. 췌장염은 십이지장 벽내 혈종의 원인이 될 수도 있고 혈종이 췌장염을 유발할 수도 있다[11]. 본 증례는 항응고제인 와파린을 복용한 환자에서 십이지장 벽내 혈종이 발생하였고 이로 인해 팽대부 주변의 부종으로 인해 담즙 정체를 동반한 폐쇄성 황달과 급성 담낭염이 발생하였지만 보존적 치료로 호전된 예이다.
십이지장 벽내 혈종의 증상은 복부 통증이 제일 흔하고 오심, 구토를 동반할 수 있다. 이는 혈종에 의한 위장관의 부분적 또는 완전한 폐쇄로 일어날 수 있는 증상으로 혈변과 토혈을 보일 수 있고 일부에서는 위장관 외의 증상으로 혈뇨, 결막 출혈, 반상 출혈이 있을 수 있다[12]. 또한 혈종에 의한 췌관의 압박 및 바터 팽대부의 폐쇄로 췌장염이 발생할 수 있고 드물지만 폐쇄성 황달을 유발할 수 있다[13]. 본 증례에서는 항응고제를 복용하던 환자가 오심, 구토, 복부 통증을 호소하였고 신체검사를 통해 오른쪽 상복부의 머피 징후를 동반한 압통을 확인할 수 있었다. 검사실 소견에서도 총 빌리루빈과 간수치가 상승하여 담즙 정체를 의심할 수 있었고 복부 초음파 및 복부 CT를 통해 담석이 보이지 않는 급성 담낭염과 담관 및 췌관의 확장, 십이지장 벽내 혈종을 확인하였다(Fig. 1A, 1B). 이를 통해 십이지장 벽내 혈종에 의한 폐쇄로 오심, 구토가 발생하고 상부위장관 내시경상 십이지장 부종으로 인해 팽대부 주변의 폐쇄를 유발하여 담즙을 정체시켜 폐쇄성 황달과 급성 담낭염이 발생한 것으로 유추해 볼 수 있었다.
십이지장 벽내 혈종의 진단은 상부위장관 조영술, 복부 초음파 검사, 상부위장관내시경 검사, 복부 CT 등이 있다. 상부 위장관 조영술의 경우 위장관 내강의 폐쇄 정도를 확인하고 천공 여부를 보는 데 도움을 얻을 수 있으나 림프종, 장경색, 장결핵과 같은 질병과 비슷한 영상을 보일 수 있어 감별 진단에 어려움이 있을 수 있다[4]. 복부 초음파는 신속히 시행할 수 있고 벽내 혈종의 추적검사에 유용할 수 있으나 역시 소견 자체가 혈종에 특이적이지는 않아 진단에 제한이 있을 수 있다[11,14]. 복부 CT는 진단하는 데 가장 민감한 검사로 장벽 비후와 종괴를 볼 수 있고 십이지장 벽의 균질한 대칭성 음영증가(30-80 housfield units)를 보인다[4]. 또한 복부 CT는 혈종의 후복강 내의 확장 범위, 혈종의 크기 및 주위장기와의 관계 확인, 추적관찰에 유용하다. 상부위장관내시경 검사는 푸르스름한 점막 하 병변을 볼 수 있고 폐쇄 정도 및 벽내 혈종의 위치, 출혈 등을 확인할 수 있다. 본 증례에서도 복부 CT 촬영에서 전반적인 십이지장의 장벽 비후를 특징으로 하는 십이지장 벽내 혈종을 진단할 수 있었고 내시경 검사를 통해 십이지장의 제 2부와 3부에 걸쳐 내강을 좁아지게 하는 점막 하 병변을 볼 수 있었다(Fig. 1). 또한 내과적 보존적 치료 10일 후 시행한 복부 CT 및 내시경 검사에서 혈종의 소실을 확인할 수 있었고 그에 따른 담관 확장과 급성 담낭염의 호전 소견도 볼 수 있었다(Fig. 2).
혈종의 치료방법은 보존적 치료와 수술적인 치료법, 경피배액술이 있다. 1970년대 초까지 대부분의 십이지장 벽내 혈종은 수술로 치료하였고 보통 혈종을 절개해서 배출시키거나 췌십이지장 절제술을 시행하기도 하였다. 1990년대 초부터 초음파 유도하 경피 흡입술과 복강경 수술을 이용한 치료도 보고되었다[15]. 그러나 최근에는 천공이 의심되거나 2주 이상의 보존적 치료에도 호전이 없는 경우, 복막염, 복통이나 장 폐쇄가 호전되지 않는 경우를 제외하고는 보존적 치료를 하는 것이 효과적인 것으로 알려져 있다. 보존적 치료는 금식, 수액과 전해질 보충, 신선 냉동 혈장 투여, 총정맥영양을 시행하며 항응고제를 중단하고 구토를 하는 경우 감압을 위해 비위관 삽입을 포함한다[8,9].
본 증례는 항응고제 투여에 의한 혈액 응고이상으로 자연적 십이지장 벽내 혈종으로 인한 부종으로 바터 팽대부의 부분적인 폐쇄가 발생하였고, 이로 인해 담즙 정체를 동반한 폐쇄성 황달과 급성 담낭염 발생된 증례이다. 십이지장 벽내 혈종에 의한 합병증으로 급성 담낭염이 발생한 국내 보고가 없었고 보존적 치료로 호전된 증례를 경험하여 문헌고찰과 함께 보고하고자 한다.
Notes
Conflicts of Interest
The author has no conflicts to disclose.