성인 급성 림프모구 백혈병 환자에서 L-아스파라기나제를 포함한 항암화학치료 후 발생한 급성 괴사성 췌장염 1예
요약
L-아스파라기나제는 급성 림프모구백혈병 환자에서 사용이 증가하는 약물로, 췌장염은 이 약제의 중요한 합병증 중 하나이며, 항암화학치료 중 이에 대한 주의가 필요하다. 급성 췌장염은 드물지만 치명적 합병증인 괴사성 췌장염으로 진행할 수 있으며 빠른 진단과 적절한 처치가 중요하다. 본 증례는 괴사성 췌장염에 동반된 췌관 누출 그리고 췌장가성낭이 경유듀적 췌관 스텐트 삽입으로 호전되었던 증례이다. 향후 이러한 L-아스파라기나제 유발 췌장염 및 췌관 누출의 치료를 위한 다양한 접근 및 안전성에 대해 추가적인 연구가 요구된다.
Keywords: L-아스파라기나제, 급성 림프모구백혈병, 급성 췌장염, 췌장가성낭, 췌관 누출
Abstract
L-asparaginase is an important component of antileukemic therapy in patients with acute lymphoblastic leukemia. The degree of L-asparaginase toxicity is variable. Several cases of L-asparaginase related pancreatitis have been reported in the literature. However, necrotizing pancreatitis in adult has not been reported yet. Herein, we present a case of necrotizing pancreatitis caused by L-asparaginase that was complicated by pancreatic duct leakage and pseudocyst formation, but successfully treated with percutaneous drainage and octreotide treatment.
Keywords: L-asparaginase, Acute lymphoblastic leukemia, Acute pancreatitis, Pseudocyst, Pancreatic duct leak
서 론
급성 림프모구백혈병(acute lymphoblastic leukemia, ALL)은 L-아스파라기나제(L-asparaginase)와 빈크리스틴, 프레드니솔론 병합 항암화학요법으로 완전 완화율이 95% 이상에 이르는 것으로 보고되어 있다[ 1]. 하지만 일차(first-line agent)로 사용되는 L-아스파라기나제 독성은 과민반응, 고혈당, 간부전, 중추신경계 장애, 혈액응고장애, 그리고 췌장염까지 다양하게 보고되어 왔으며 나이와 용량에 따라 위험도가 증가한다고 보고되어 있다[ 2]. 급성 췌장염은 L-아스파라기나제로 치료받은 환자의 2-16%에서 보고되고 있으나, 대부분 보존적 치료로 잘 치료되며 출혈성 또는 괴사성 췌장염은 드물게 발생되는 합병증으로 국내에는 아직 보고된 바가 없다[ 3, 4]. 저자들은 pre-B 급성 림프모구 백혈병 환자에서 항암치료 후 발생한 중등도 중증 급성 괴사성 췌장염 및 가성낭종 증례를 경험하였기에 문헌 고찰과 함께 보고하고자 한다.
증 례
20세 여자 환자가 5일 전부터 지속된 발열로 응급실에 내원하여 pre-B 급성 림프모구백혈병을 진단받고 혈액내과에 입원하여 L-아스파라기나제, 프레드니솔론, 빈크리스틴, 다우노루비신, 이마티닙으로 유도 항암화학요법을 시행 받았다. 환자는 이후 골수 검사 상에서 완전완화를 보여 1주 뒤 L-아스파라기나제, 프레드니솔론, 빈크리스틴, 다우노루비신을 이용한 강화 항암화학요법을 시작하였으나 치료 종료 3일 전, 11일째 상복부 통증을 호소하였다. 환자는 입원 전 월 2회 소주 0.5병의 음주력 외에 특이소견이 없었다.
신체진찰에서 키 161 cm, 몸무게 77.6 kg, 신체질량지수 29.94 kg/m 2, 체표면적 1.81 m 2이었으며 의식은 명료하였고, 혈압 120/60 mmHg, 맥박 80회/분, 호흡수 18회/분, 체온 36.7°C였다. 공막 황달은 관찰되지 않았고 복부 진찰에서 장음은 정상이었으나, 상복부에 압통이 관찰되었다. 검사실 소견에서 백혈구 400/mm 3, 혈색소 9.1 g/dL, 혈소판 33,000/mm 3로 감소되었고, 혈액요소질소 40.6 mg/dL, 혈청 크레아티닌 0.54 mg/dL, 총 단백 3.7 g/dL, 알부민 2.1 g/dL, 아스파르테이트아미노전달효소 238 IU/L, 알라닌아미노전달효소 291 IU/L, 알칼리인산분해효소 52 U/L, 총 빌리루빈 3.15 mg/dL, 직접 빌리루빈 2.03 mg/dL, 아밀라아제 590 U/L, 리파아제 731 IU/L, 총콜레스테롤 105 mg/dL였다. L-아스파라기나제 투여 전 아밀라아제 37 U/L, 리파아제 30 IU/L, 총콜레스테롤 132 mg/dL, 트리글리세라이드 113 mg/dL였다. 복부 초음파사진에서 특이소견 보이지 않았으나 복통 이후 시행한 복부 컴퓨터단층촬영에서는 두부 일부를 제외한 췌장 실질 전체에 괴사가 의심되는 저음영이 관찰되었으며, 간의 지방 침착도 관찰되었다( Fig. 1A). 중등도 중증 췌장염에 대해 금식 및 첫 24시간 동안 생리식염수 3리터와 경정맥 영양요법을 시작하였고, 단백질 분해효소 억제제와 마약성 진통제도 투약하였다. 호중구 감소로 예방적 광범위 항생제도 시작하였으나 다음 날, 38.8°C 발열 및 전신염증반응증후군(systemic inflammatory response syndrome, SIRS)도 동반되었다. 금식을 유지하면서 항암화학치료 14일에 마지막으로 투여가 예정되었던 L-아스파라기나제는 중단하였다. 이후 환자는 점차 호전추세를 보이던 중, 입원 한 달 째 다시 복통이 심해졌고 추적 복부컴퓨터단층촬영상에서 췌장 주위 액체 저류 및 다량의 복수가 관찰 되었다( Fig. 1B). 경피적 배액술을 시행하였고, 옥트레오타이드도 투약하였다. 입원 50일째 자기공명췌담관조영술에서 췌관 유출(leak)이 관찰되지 않아, 식이 유지하면서 경과 관찰하였으나 배액관을 통한 배액이 줄지 않아 입원 75일째 내시경역행담췌관조영술을 시행하였고, 체부의 췌관에서 조영제 누출이 관찰되어, 5 French, 15 cm 플라스틱 스텐트를 삽입하였다( Fig. 2A, B). 이후 환자는 배액량 감소하여 경피적 배액관을 제거하였으며, 삽입 3개월째 췌관 스텐트도 제거 후 입원 175일째 퇴원하였다. 퇴원 1달 후 추적 복부컴퓨터단층촬영에서도 췌장 미부의 소량의 낭성 저류 소견은 이전과 변화 없이 관찰되었으나 ( Fig. 3A), 6개월 후 갑자기 시작된 허리 통증으로 다시 내원하여 시행한 복부컴퓨터단층촬영에서는 췌장 미부에 내부 출혈이 동반된 12 cm 크기의 췌장가성낭이 새로 발견되었다( Fig. 3B). 내시경역행담췌관조영술을 시행하였고, 이전에 관찰되었던 췌관 누출 부위에 심한 협착이 있으면서 췌장가성낭의 내강과 연결되어 있는 것이 유도 철사 삽입 시 확인되어( Fig. 4A) 재발성 췌관 누출 또는 췌관 단절 췌장증후군(disconnected pancreatic duct syndrome) 추정 진단 하에 5 French, 15 cm 플라스틱 스텐트를 췌관 협착 부위까지만 삽입하였고, 스텐트를 통해 출혈성 낭성 내용물이 십이지장내로 배액되는 것을 확인하였다( Fig. 4B, C). 이후 추적 검사로 시행한 복부 초음파영상에서는 췌장가성낭의 직경이 4.3 cm으로 감소되었고 출혈의 소견은 없어 퇴원 후 외래에서 경과 관찰 중이며, 급성 림프모구백혈병은 추가적 항암화학치료가 필요하지 않은 완전완화 상태이다.
고 찰
아스파라기나제는 세 가지 형태로 분류되며, 대장균으로부터 생상된 L-아스파라기나제, 에르위니아 속 아스파라기나제, 폴리에틸렌 글리콜 아스파라기나제로 나눌 수 있다. 세 종류의 아스파라기나제는 모두 급성 췌장염을 유발할 수 있으며. 급성 림프모구백혈병 소아에서 폴리에틸렌 글리콜 아스파라기나제와 L-아스파라기나제의 급성 췌장염 발생을 비교한 연구에 따르면 빈도에서는 차이가 없었다[ 5]. 본 증례에서 환자는 유도 항암화학요법으로 대장균으로부터 생산된 L-아스파라기나제 6,000 U/m2 을 근육주사로 7일간 투약 후, 강화 항암화학요법으로 12,000 U/m2 을 근육주사로 5일간 투약하였는데 급성 췌장염은 L-아스파라기나제 용량이나 투약기간과는 관련이 없는 것으로 알려져 있다[ 6]. L-아스파라기나제 유발 급성 췌장염은 치료 시작 2일 뒤부터 치료 중단 10주 뒤까지 나타날 수 있으며 빈도는 2-2.5%로 보고되는 드문 합병증으로, 모든 연령대에서 발생 가능하다. 소아에서는 나이가 증가할수록 그 빈도가 증가한다고 보고되어 있으나, 성인에서의 발생 빈도는 소아에 비해 잘 알려져 있지 않다. 그 이유에 대해서는 명확히 알려져 있지 않으나[ 7], 소아의 급성 림프모구백혈병에서는 L-아스파라기나제를 포함한 항암화학요법이 우선적으로 사용되지만, 성인의 경우 L-아스파라기나제를 포함하지 않은 항암화학요법에서도 완전 완화를 보이기 때문에 소아만큼 많이 사용되지 않는 것이 이유로 고려된다[ 8]. 췌장염의 발생 기전은 명확히 알려져 있지 않으나 L-아스파라기나제가 고지혈증과 고중성지방혈증을 유발하고 이것이 급성 췌장염과 관련이 있을 것으로 보고 있다[ 9]. L-아스파라기나제와 관련한 고중성지방혈증은 저밀도지질단백질의 합성을 증가시키고 지질단백질지방분해효소의 활성을 감소시키며 간의 지방 침착도 일으킨다고 보고 되었다[ 10, 11]. 성인과 소아를 대상으로 L-아스파라기나제로 치료받은 뒤 지질 정도를 측정한 연구에서 65명 중 12명에서 중성지방 수치가 400 mg/dL 이상으로 측정되었다[ 12]. 또한 같이 사용되는 약제인 덱사메타손과 같은 글루코코르티코이드는 중성지방이 풍부한 입자의 생산을 일으킬 수 있어 췌장염을 악화시키는데 상승적인 역할을 하게 된다[ 13]. 따라서 L-아스파라기나제 치료를 받기 전과 받는 동안 중성지방수치를 측정하는 것이 필요하다고 생각되며, 저지방 식이가 L-아스파라기나제에 의한 합병증을 줄일 수 있을 것으로 생각된다. 임상 증상은 다른 급성 췌장염과 같이 복통 외 식욕부진, 구역, 구토 등을 보일 수 있고, L-아스파라기나제에 의해 아밀라아제와 리파아제의 합성이 방해 받아 혈액검사에서 정상 수치를 보일 수도 있다.
본 증례는 아밀라아제와 리파아제 상승 정도는 심하지 않았으나 괴사를 동반한 중등도 중증 급성 췌장염으로 췌장염의 보존적 치료 외에 췌장의 분비기능을 억제시키기 위해 합성 소마토스타틴 유사물질인 옥트레오타이드를 투여하였다. 옥트레오타이드는 췌장의 외분비 기능을 억제하여 췌관 누출의 치료에도 도움이 된다. 애틀랜타 분류 개정안에 따르면 환자는 중등도 중증 급성 췌장염에 해당하며[ 14], 본 증례의 경우 췌장 주위 및 복강 내 액체 저류가 많아 경피적 배액술을 여러 곳에 시행하였고 췌관 누출에 대해서는 췌관 스텐트를 삽입하였다. 스텐트 제거 6개월 후 췌관 누출이 다시 발생되었는데, 이는 췌관단절 췌장증후군 가능성도 있으며, 췌관단절 췌장증후군에서 스텐트 삽입은 효과적이지 않을 수 있다[ 15]. 따라서 다시 배액관을 삽입한 본 증례의 경우, 췌장가성낭은 호전되었으나 추적 관찰을 요하는 상태이다. 급성 림프모구백혈병은 완전완화 유지상태로 추가적인 항암화학치료는 필요하지 않는 상태로 외래 추적관찰 중이다.
REFERENCES
1. Veerman AJ, Hahlen K, Kamps WA, et al. High cure rate with a moderately intensive treatment regimen in non-high-risk childhood acute lymphoblastic leukemia. Results of protocol ALL VI from the Dutch Childhood Leukemia Study Group. J Clin Oncol 1996;14:911-918.  2. Alvarez OA, Zimmerman G. Pegaspargase-induced pancreatitis. Med Pediatr Oncol 2000;34:200-205.   3. Silverman LB, Gelber RD, Dalton VK, et al. Improved outcome for children with acute lymphoblastic leukemia: results of Dana-Farber Consortium Protocol 91-01. Blood 2001;97:1211-1218.   4. Greenstein R, Nogeire C, Ohnuma T, Greenstein A. Management of asparaginase induced hemorrhagic pancreatitis complicated by pseudocyst. Cancer 1979;43:718-722.   5. Avramis VI, Sencer S, Periclou AP, et al. A randomized comparison of native Escherichia coli asparaginase and polyethylene glycol conjugated asparaginase for treatment of children with newly diagnosed standard-risk acute lymphoblastic leukemia: a Children’s Cancer Group study. Blood 2002;99:1986-1994.   6. Sahu S, Saika S, Pai SK, Advani SH. L-asparaginase (Leunase) induced pancreatitis in childhood acute lymphoblastic leukemia. Pediatr Hematol Oncol 1998;15:533-538.   8. Linker CA, Levitt LJ, O’Donnell M, Forman SJ, Ries CA. Treatment of adult acute lymphoblastic leukemia with intensive cyclical chemotherapy: a follow-up report. Blood 1991;78:2814-2822.  9. Stefanutti C, Labbadia G, Morozzi C. Severe hypertriglyceridemiarelated acute pancreatitis. Ther Apher Dial 2013;17:130-137.   10. Steinherz PG. Transient, severe hyperlipidemia in patients with acute lymphoblastic leukemia treated with prednisone and asparaginase. Cancer 1994;74:3234-3239.   11. Pratt CB, Johnson WW. Duration and severity of fatty metamorphosis of the liver following L-asparaginase therapy. Cancer 1971;28:361-364.   12. Cohen H, Bielorai B, Harats D, Toren A, Pinhas-Hamiel O. Conservative treatment of L-asparaginase-associated lipid abnormalities in children with acute lymphoblastic leukemia. Pediatr Blood Cancer 2010;54:703-706.   13. Hoogerbrugge N, Jansen H, Hoogerbrugge PM. Transient hyperlipidemia during treatment of ALL with L-asparaginase is related to decreased lipoprotein lipase activity. Leukemia 1997;11:1377-1379.   14. Banks PA, Bollen TL, Dervenis C, et al. Classification of acute pancreatitis--2012: revision of the Atlanta classification and definitions by international consensus. Gut 2013;62:102-111.   15. Larsen M, Kozarek R. Management of pancreatic ductal leaks and fistulae. J Gastroenterol Hepatol 2014;29:1360-1370.  
Fig. 1.
Abdomen computed tomography (CT) finding. (A) Coronal image demonstrates diffuse fatty liver and large amount of ascites. (B) CT scan taken about one month later shows aggravation of pancreatic necrosis with peripancreatic fluid exudation. 
Fig. 2.
Endoscopic retrograde cholangiopancreatography (ERCP) findings. (A) Pancreatogram reveals dye leakage of main pancreatic duct at body
portion. (B) Dark hemorrhagic fluid was drained through the pigtail stent that was inserted in the pancreatic duct. 
Fig. 3.
Follow-up computed tomography (CT) findings. (A) CT taken one month after stent removal demonstrates small pseudocyst at pancreas tail. (B) A large hemorrhagic pseudocyst (12 cm) is seen around the pancreas tail. 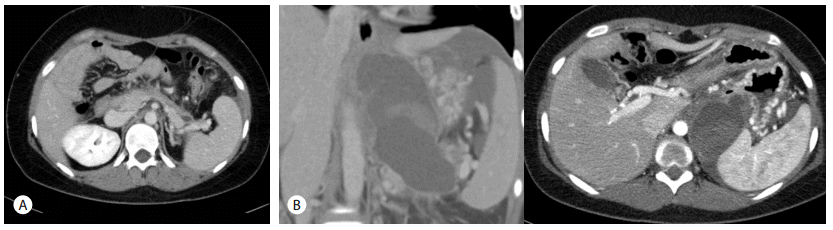
Fig. 4.
Follow-up endoscopic retrograde cholangiopancreatography(ERCP)findings. (A) Pancreatogram shows focal stricture with leakage of dye and communication with a large pseudocyst. (B) Plastic stent was inserted up to the leakage point. (C) Dark hemorrhagic fluid was drained through the pigtail stent. 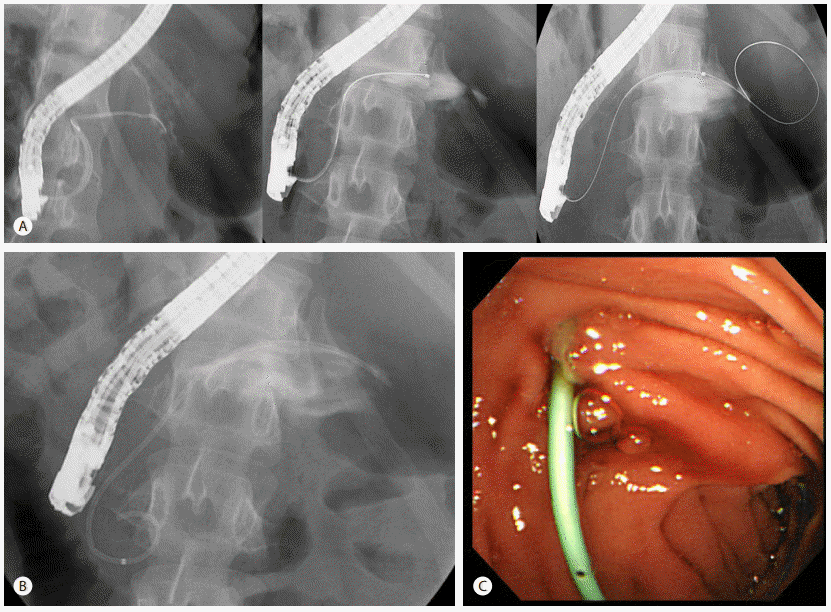
|
|
















