서 론
급성 췌장염은 대부분 술이나 담석에 의해 발생하며, 10%에서는 중증의 급성 괴사성 췌장염이 발생하여 사망을 초래할 수 있다. 여러 가지 약물로도 급성 췌장염이 유발될 수 있으며 전체 급성 췌장염 환자 중 1.4%로 보고되고 있다[1,2]. Bortezomib는 미국연방식약청에서 새롭게 진단된 다발성 골수종과 재발된 다발성 골수종 치료제로 처음 인정된 프로테아좀 억제제로서 널리 사용되고 있다[3]. Bortezomib의 부작용은 혈소판 감소, 위장관 장애(오심, 구토, 설사, 변비), 말초신경변증, 열, 피로, 호흡곤란, 근육통이 대부분이다. Bortezomib에 의한 급성 췌장염이 매우 드물게 발생하여 국외에서는 8예가 보고되었고[4-11], 국내에서는 보고된 적이 없다. 저자들은 다발성 골수종을 치료하는 중에 발생한 급성 췌장염을 경험하였기에 문헌 고찰과 함께 보고하는 바이다.
증 례
76세 여자가 내원 1일 전부터 심와부의 심한 통증과 구토가 발생하여 응급실로 내원하였다. 환자는 4개월 전 다발성 골수종 병기 International staging system, stage II로 진단받았다. 다발성 골수종 치료를 위하여 Bortezomib, Melphalan, Prednisolone을 조합한 약제들로 항암요법을 시행하였고 3차 항암요법으로 내원 전날 5번 째 Bortezomib를 피하에 투여 받았다. 환자는 1차 항암 화학치료 후 상복부의 미약한 통증이 발생하였지만 대증적 치료로 호전되었다. 환자는 5년 전 골다공증으로 진단되었고, 음주 및 흡연력이 없었고, 가족력에서는 특이 사항이 없었다. 다발성 골수종으로 인한 골성 통증 조절을 위한 마약성 진통제(oxycodone, IRcodon®, Unimed Pharm Inc., Korea) 또는 비스테로이드성 진통제(tramadol, acetaminophen, Ultracet ER®, Janssen Korea Ltd., Korea), 소화불량과 변비 치료를 위한 mosapride (Gasmotin®, Daewoong Pharmaceutical Co. Ltd., Korea) 및 magnesium hydroxide (Magmil®, Samnam Pharm. Co., Ltd., Korea)을 간헐적으로 복용하고 있었지만, 내원 전 일주일 내에는 이 약물들을 복용하지 않았다.
응급실을 내원했을 때 혈압은 116/100 mmHg, 맥박 80회/분, 호흡수 20회/분, 체온 37.4°C였다. 의식은 명료하였으며, 공막 황달 소견은 없었고 결막은 창백하지 않았다. 심잡음 없이 심음은 규칙적이고, 호흡음도 깨끗하였다. 사지 부종은 없었고, 신경학적 이상 소견이 관찰되지 않았다. 복부 검진에서 심와부 압통이 있었지만 반발 압통은 관찰되지 않았다. 혈액 검사에서 백혈구 4,060/mm3, 혈색소 8.5 gm/dL, 혈소판 273,000/µL였고, 혈청 생화학검사에서 총 단백 9.9 g/dL, 알부민 3.0 g/dL, AST 39 IU/L, ALT 17 IU/L, ALP 159 IU/L, GGT 18 U/L, 총빌리루빈 0.5 mg/dL, 프로트롬빈 시간 INR 1.23, 크레아티닌 1.19 mg/dL, 중성지방 330 mg/dL, IgG4 0.1 g/L, 이온화칼슘 1.45 mmol/L, CRP 4.40 mg/L이었다. 혈청 amylase 137 IU/L (정상: 28-100 IU/L), lipase 219 IU/L (정상: 13-60 IU/L)로 경도의 상승 소견으로 보였으며, 다음 날 추적 검사에서 혈청 amylase와 lipase는 각각 316 IU/L와 628 IU/L로 증가 되었다. 혈청 바이러스 표지자 검사에서 B형간염 표면 항원과 항체 모두 음성이었고, C형간염 바이러스에 대한 항체 음성이었다. 또한 CMV IgM, EBV IgM, HSV IgM 모두 음성이었다.
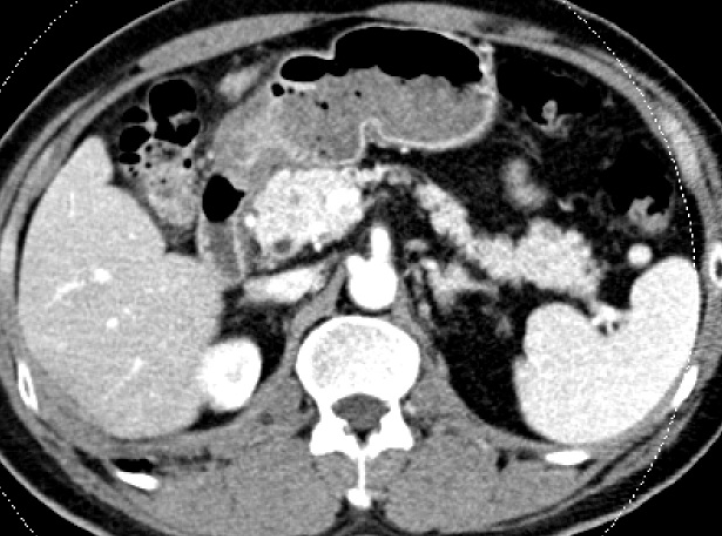
환자가 호소하는 증상과 상기 검사결과에서 급성 췌장염이 의심되어 영상학적으로 급성 췌장염을 진단하고자 복부 전산화 단층촬영(computed tomography, CT)이 시행되었다. 복부 CT검사에서 췌장의 낭성 병변이나 종양의 소견은 보이지 않았고, 췌장주위 액체 저류와 췌관 확장은 없었지만 췌장의 두부의 경미한 종대가 관찰되었다(Fig. 1). 급성 췌장염의 원인을 알기 위하여 시행한 내시경초음파에서 총담관과 담낭내에 결석이나 췌장 종괴는 관찰되지 않았다.
환자의 약물 복용 병력 및 전산화 단층촬영 및 내시경초음파, 혈청학적 바이러스 검사 및 자가 면역 항체 검사에서 모두 음성 소견을 보여 췌장염의 원인으로 다발성 골수종 치료 약제인 Bortezomib에 의한 가능성이 높았다. Bortezomib사용을 중단하고 보존적 치료로 금식(NPO) 및 수액치료를 시행하였다. 입원 7일째부터 환자 복통과 압통이 감소되어 식이를 시작하였다. 식이를 진행하는 동안 혈청 amylase와 lipase는 158 IU/L 및 117 IU/L로 감소하였고, 임상적 증상과 증후가 호전되어 합병증 없이 퇴원하였다. 이후 환자는 지속적으로 복통이 없고 혈청 amylase와 lipase가 감소상태를 유지 하였다. 증상 호전 2주 후 다시 Bortezomib을 포함한 항암 화학치료를 다시 투여하고 혈청 amylase, lipase가 각각 530 IU/L, 359 IU/L로 상승을 보였으나 복통 증상은 발생하지 않아 경과 관찰 중이다.
고 찰
급성 췌장염이 약제에 의해 유발되는 경우는 전체 급성 췌장염의 0.1-2.0%로 보고되고 있다[1]. 하지만 급성 췌장염의 주요한 원인인 음주와 담석 다음으로 많은 원인이 약물로 발생할 수 있으므로 이를 간과해서는 안된다[12]. 그러나 특정 약물이 급성 췌장염을 유발하는지 판정하는 것은 쉽지 않다. 약인성 췌장염은 약제 복용 후 췌장염이 발생하여 시간적 선후관계가 분명하고, 췌장염을 유발하는 다른 원인(음주, 담석, 고중성지방혈증, 고칼슘혈증 등)이 배제 되어야 하며, 약제를 중단한 이후 증상이 호전되거나 약제를 재투여하였을 때 췌장염이 재발하는 임상적인 경과를 확인하여 진단을 내릴 수 있다[13]. 이 증례에서도 고중성지방혈증, 고칼슘혈증, 복부 컴퓨터단층촬영과 내시경초음파 검사에서 담석이 관찰되지 않았다. 또한 Bortezomib 중단 후에 혈중 amylase, lipase와 복통이 감소되었고, 약제를 다시 투여 하였을 때 혈중 amylase와 lipase가 증가되어 Bortezomib에 의한 약인성 췌장염을 진단 할 수 있었다.
다양한 종류의 약제들이 급성 췌장염을 유발할 수 있는데 WHO 자료에는 525개의 약물들이 급성 췌장염을 유발할 수 있다고 알려져 있다[13]. 급성 췌장염을 유발하는 약제로는 azathioprine, 5-aminosalicylic acid, mesalazine, sulfasalazine, isoniazid, codeine, cytarabine, dapsone, enalapril, furosemide이 대표적이다. 다발성 골수종의 주요한 치료제로 사용되고 있는 Bortezomib은 세포 내의 프로테아좀을 가역적으로 억제하여 암세포의 사멸을 유발하는 약제로[3], 이 약제는 구토, 설사, 변비 등의 위장관 장애를 흔하게 일으킬 수 있지만, 급성 췌장염을 유발하는 경우는 드물게 보고되고 있다. Bortezomib에 의해 유발되는 급성 췌장염은 Elouni 등[4-11]이 처음으로 보고한 이후 7례가 국외에서 영문으로 보고되었고, 국내 보고는 아직 없다. 다발성 골수종에서 이 약제의 사용이 증가하면 급성 췌장염의 빈도가 증가할 수도 있을 것으로 생각된다.
약인성 췌장염이 발생하는 기전은 약인성 간염처럼 약제나 약제 대사물질에 의한 과민반응이나 직접적 췌장손상, 면역반응, 췌관협착 등이 제시되고 있지만 분명하지 않은 상태이다[14]. 이들 중 가장 많은 지지를 받고 있는 기전은 과민반응으로 췌장염은 대부분 약제 노출 수일 내지 수일 후에 발생하고 약제의 양과 연관되지 않는다[15]. 직접적인 췌장 손상은 독성물질이 체내에 축적되어 발생할 수 있어 약물 노출 수개월 후에도 췌장염이 발생할 수 있다. 또한 estrogen, propofol, thiazide 등은 고중성지방혈증이나 고칼슘혈증을 유발하여 췌장염이 발생할 수 있다는 보고도 있다[14]. Bortezmib 역시 급성 췌장염을 유발하는 기전이 정확하게 알려지지 않고 있다.
일부 쥐를 대상으로 한 급성췌장염 연구에서 Bortezomib의 예방적 사용이 오히려 췌장염의 중증도를 낮추었다는 상반된 보고가 있었다[16]. Bortezomib이 급성 췌장염 유도 전에 투여가 되었을 때, nuclear factor- κ B 활성화와 heat shock protein 합성을 억제하여 추가적인 췌장 세포의 손상과 염증 세포의 침윤, 출혈, 괴사가 감소하였다고 보고하였지만 아직 인체를 대상으로 한 Bortezomib의 유효한 연구결과는 없다.
Bortezomib에 의한 췌장염의 임상적 증상은 대부분 경미하여 약제 사용 중 췌장염 발견이 간과될 수 있다. 보고된 증례들을 살펴보면 대체로 Bortezomib 초기 투여 후 유발되는 시기는 0.5일에서 21일까지로 다양하게 나타났으며(Table 1), 본 증례에서는 Bortezomib를 포함한 Melphalan, Prednisolone 요법 시행 3개월 후 심한 복통과 구토가 발생하여 급성 췌장염으로 진단되었다. 그러나 1차 항암치료 중에 미약한 복통이 있었으며 혈청 amylase와 lipase 검사가 시행되지 않아 발생 시점을 정확하게 알 수 없을 것으로 생각된다. 약인성 급성췌장염의 치료는 원인 약제를 중단하고 충분한 수액 투여와 금식 등의 보존적 치료를 시행한다. 현재까지 보고된 Bortezomib에 의한 췌장염 증례들은 대부분 경도로 발생하였으며, 췌장 가성낭과 췌장-십이지장 가성동맥류 발생이 1예가 보고되었고[6], 보존적 치료로 사망 증례 없이 모두 호전되었다(Table 1).
Bortezomib의 사용 후 오심, 구토, 변비 등 다양한 위장관 증상들이 흔하게 발생할 수 있다. 그러나 복부 팽만이나 복통이 지속되거나 재발하면 드물지만 급성췌장염의 발생 가능성을 염두에 두고 혈액학적 검사와 영상의학적 검사가 시행되어야 한다. 이 약제에 의한 급성 췌장염이 의심되는 경우, 조기에 Bortezomib의 투여 중단과 적절한 보존적 치료로 중증의 췌장염으로 진행을 피할 수 있을 것으로 생각된다.